腎臓病によるCKD
生活習慣病がCKDの重要な原因であることを
説明しましたが
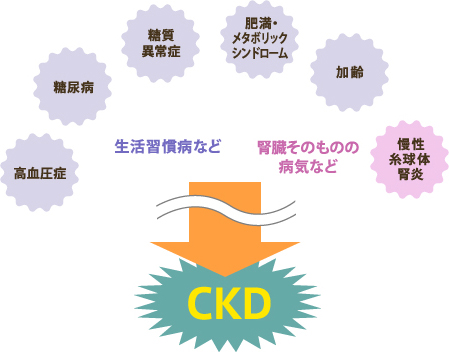 腎臓そのものの病気も
CKDの原因になります
その代表例が
慢性糸球体腎炎です
CKDの原因疾患としては
糖尿病性腎症についで2番目に多く
18.8%を占めます
<慢性糸球体腎炎とは?>
糸球体に慢性的な炎症を起こす病気の総称で
下記のいくつかの病気が含まれます
腎臓そのものの病気も
CKDの原因になります
その代表例が
慢性糸球体腎炎です
CKDの原因疾患としては
糖尿病性腎症についで2番目に多く
18.8%を占めます
<慢性糸球体腎炎とは?>
糸球体に慢性的な炎症を起こす病気の総称で
下記のいくつかの病気が含まれます
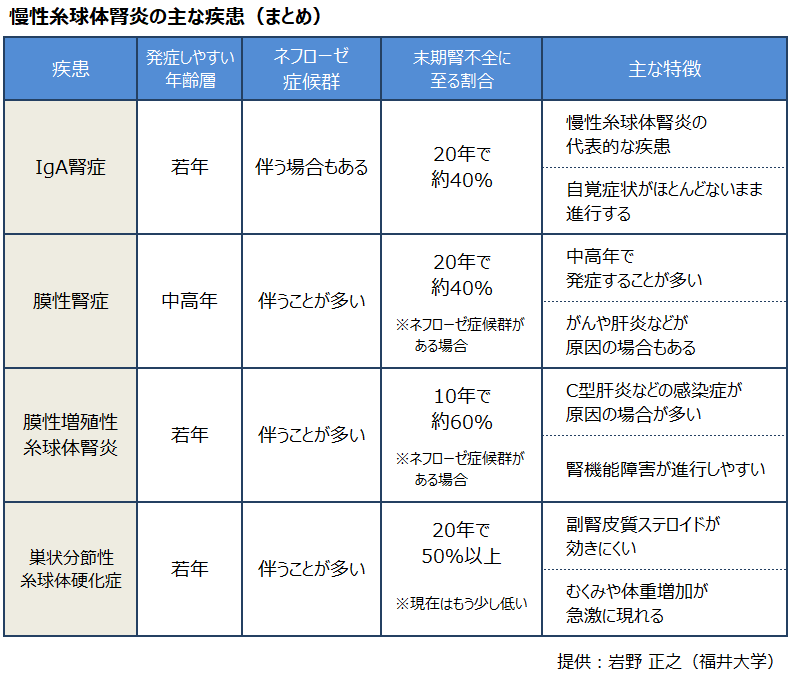 @IgA腎症
日本人にとても多く
慢性糸球体腎炎の原因でいちばん多い病気です
@膜性腎症
尿に大量のタンパクが漏れて
ネフローゼ症候群になります
@膜性増殖性糸球体腎炎
稀ですが 比較的若い人に多く
蛋白尿 血尿の両方を呈するのが特徴で
腎不全に進行しやすい
@巣状分節性糸球体硬化症
稀ですが 小児に比較的多く
ネフローゼの原因として多い病気で
腎不全に進行しやすい
代表的な IgA腎症 膜性腎症 について説明します
<IgA腎症>
@IgA腎症
日本人にとても多く
慢性糸球体腎炎の原因でいちばん多い病気です
@膜性腎症
尿に大量のタンパクが漏れて
ネフローゼ症候群になります
@膜性増殖性糸球体腎炎
稀ですが 比較的若い人に多く
蛋白尿 血尿の両方を呈するのが特徴で
腎不全に進行しやすい
@巣状分節性糸球体硬化症
稀ですが 小児に比較的多く
ネフローゼの原因として多い病気で
腎不全に進行しやすい
代表的な IgA腎症 膜性腎症 について説明します
<IgA腎症>
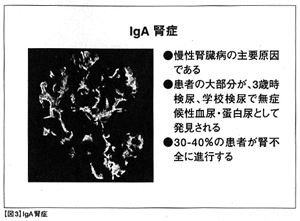 @日本人でとても多く
慢性糸球体腎炎の原因の約40~50%を占めます
*年間受診患者数は24000人
*男性が68~85% 女性は15~35%と
男性に多く認められます
@若年成人に多く発症します
*5~10歳の子供 20代が発症のピークで
約80%を占めます
*50代での発症もあります
@高血圧 脂質異常症の合併も
多く見られます
@どうして起こる?
*免疫機能を司るIgAタイプの抗体
それが認識する抗原
補体成分のC3
の3つの物質が免疫複合体を形成して
それが糸球体に沈着するために起こります
*糸球体の毛細血管と
腎臓に入ってくる毛細血管をつなぐ
メサンギウム領域に
免疫複合体が沈着して悪さをします
@日本人でとても多く
慢性糸球体腎炎の原因の約40~50%を占めます
*年間受診患者数は24000人
*男性が68~85% 女性は15~35%と
男性に多く認められます
@若年成人に多く発症します
*5~10歳の子供 20代が発症のピークで
約80%を占めます
*50代での発症もあります
@高血圧 脂質異常症の合併も
多く見られます
@どうして起こる?
*免疫機能を司るIgAタイプの抗体
それが認識する抗原
補体成分のC3
の3つの物質が免疫複合体を形成して
それが糸球体に沈着するために起こります
*糸球体の毛細血管と
腎臓に入ってくる毛細血管をつなぐ
メサンギウム領域に
免疫複合体が沈着して悪さをします
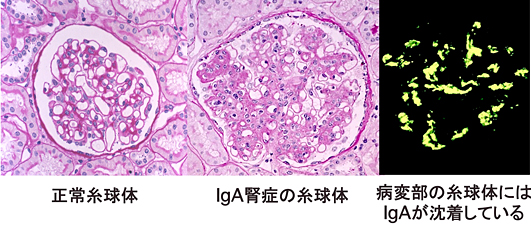 @自覚症状がほとんどない
*70%は 無自覚 無症状で
健診の尿検査などで 偶然見つかります
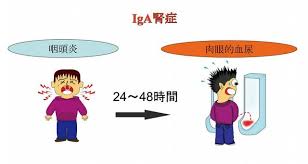
*30%は
風邪などの扁桃腺炎のあとの血尿で見つかる
@自覚症状がほとんどない
*70%は 無自覚 無症状で
健診の尿検査などで 偶然見つかります
*30%は
風邪などの扁桃腺炎のあとの血尿で見つかる
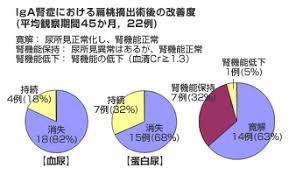
 @予後
*10年後に15~20%
20年後には約40%が
末期腎不全に進行します
*診断されたときに
蛋白尿の量が多い(1g/日以上)
クレアチニンが高い
血圧が高いと
予後不良です
@治療
*副腎皮質ステロイド薬が中心になります
経口薬 または 点滴によるパルス治療が行われます
*抗血小板薬・抗凝固薬も用いられ
蛋白尿減少に有効です
*降圧薬(主にレニンアンギオテンシン系阻害薬)
も用いられます
*免疫抑制薬も使われます
*過労や感染症を避けることも大切です
*治療は
GFRが低下する前の早期からの開始が重要です
@扁桃炎の関与
*扁桃の炎症時にIgA抗体が産生されることから
扁桃腺炎が原因の可能性があると
考えられています
*特に若年者では
扁桃腺炎のあとに発症することが多く
扁桃腺炎のあとに血尿が出たら要注意です
*扁桃腺炎を頻回に繰り返す場合は
扁桃摘出術と
その後のステロイド療法で改善することもありますが
完全な治癒には至らず
再発が多いのも事実です
@予後
*10年後に15~20%
20年後には約40%が
末期腎不全に進行します
*診断されたときに
蛋白尿の量が多い(1g/日以上)
クレアチニンが高い
血圧が高いと
予後不良です
@治療
*副腎皮質ステロイド薬が中心になります
経口薬 または 点滴によるパルス治療が行われます
*抗血小板薬・抗凝固薬も用いられ
蛋白尿減少に有効です
*降圧薬(主にレニンアンギオテンシン系阻害薬)
も用いられます
*免疫抑制薬も使われます
*過労や感染症を避けることも大切です
*治療は
GFRが低下する前の早期からの開始が重要です
@扁桃炎の関与
*扁桃の炎症時にIgA抗体が産生されることから
扁桃腺炎が原因の可能性があると
考えられています
*特に若年者では
扁桃腺炎のあとに発症することが多く
扁桃腺炎のあとに血尿が出たら要注意です
*扁桃腺炎を頻回に繰り返す場合は
扁桃摘出術と
その後のステロイド療法で改善することもありますが
完全な治癒には至らず
再発が多いのも事実です
 @腸管粘膜が絡むアレルギーも関与する?
*腸管では大量のIgA抗体が産生されるため
関与が推察され
現在 盛んに研究が行われています
<膜性腎症>
中年以降では
慢性糸球体腎炎の原因として
膜性腎症が増えてきます
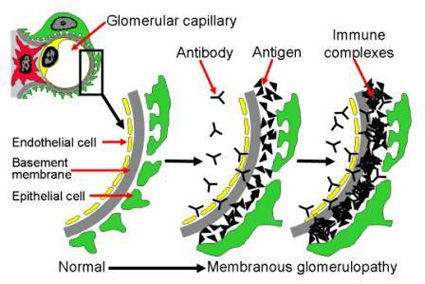
@どういう病気?
糸球体の血管壁に
沈着物(免疫複合体)が沈着してしまうため
尿にタンパクがもれてしまう病気です
男性にやや多く
40~70歳に好発します
@自覚症状がないことが多い
検診で蛋白尿陽性を認め
初めて診断されることもあります
@腸管粘膜が絡むアレルギーも関与する?
*腸管では大量のIgA抗体が産生されるため
関与が推察され
現在 盛んに研究が行われています
<膜性腎症>
中年以降では
慢性糸球体腎炎の原因として
膜性腎症が増えてきます
@どういう病気?
糸球体の血管壁に
沈着物(免疫複合体)が沈着してしまうため
尿にタンパクがもれてしまう病気です
男性にやや多く
40~70歳に好発します
@自覚症状がないことが多い
検診で蛋白尿陽性を認め
初めて診断されることもあります
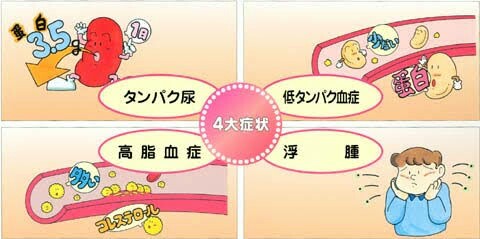
 @ネフローゼ症候群になりやすい
*ネフローゼ症候群は
尿中に多量のタンパクが漏れ出す病態で
1日に3.5g以上(健康人は150mg)漏れます
*蛋白尿 血中アルブミン低下
むくみ・体重増加
高コレステロール血症
などを認めます
@ネフローゼ症候群になりやすい
*ネフローゼ症候群は
尿中に多量のタンパクが漏れ出す病態で
1日に3.5g以上(健康人は150mg)漏れます
*蛋白尿 血中アルブミン低下
むくみ・体重増加
高コレステロール血症
などを認めます
 *膜性腎症は
成人のネフローゼ症候群の原因の
30~80%を占めます
@悪性腫瘍の合併に注意
*悪性腫瘍が原因となる場合があります
*欧米ではそうした報告が多いのですが
日本では比較的低いとされています
@予後
*寛解と増悪を自然に繰り返したりする経過が多く
自然に寛解することもあります
*ネフローゼ症候群になると
20年間で40%が腎不全に至ります
*男性
60歳以上での初発
クレアチニン値の増加
は 予後不良のサインです
@治療
*副腎皮質ステロイド薬と
免疫抑制薬
シクロスポリン シクロフォスファミド
の併用が主です
*抗凝固薬・ワルファリン
*脂質異常症には スタチン
*高血圧には
レニンアンギオテンシン系阻害薬が投与され
蛋白尿が減少します
*膜性腎症は
成人のネフローゼ症候群の原因の
30~80%を占めます
@悪性腫瘍の合併に注意
*悪性腫瘍が原因となる場合があります
*欧米ではそうした報告が多いのですが
日本では比較的低いとされています
@予後
*寛解と増悪を自然に繰り返したりする経過が多く
自然に寛解することもあります
*ネフローゼ症候群になると
20年間で40%が腎不全に至ります
*男性
60歳以上での初発
クレアチニン値の増加
は 予後不良のサインです
@治療
*副腎皮質ステロイド薬と
免疫抑制薬
シクロスポリン シクロフォスファミド
の併用が主です
*抗凝固薬・ワルファリン
*脂質異常症には スタチン
*高血圧には
レニンアンギオテンシン系阻害薬が投与され
蛋白尿が減少します
高橋医院
























