膵管内乳頭粘液性腫瘍・IPMN
膵のう胞性疾患のなかで いちばん多いのが 膵管内乳頭粘液性腫瘍・IPMN です <IPMNとは?> 最も頻度の高い 膵のう胞性疾患です約30年前に この病気の疾患概念が日本から提唱されました 男性にやや多く 60~70歳代に好発し 膵頭部に多いが 体尾部にも発生し しばしば多発性を示します のう胞の内部に粘液を産生する腫瘍で そのため超音波検査などで 膵管が拡張して見えて発見されることが多い 膵臓の主膵管と交通しているのが特徴です また のう胞内で増殖し 乳頭状隆起を形成しやすいのが特徴です その本態は 膵管上皮性の腫瘍ですが 悪性腫瘍ではありません 32.9%で 糖尿病や急性膵炎などの他の膵疾患の合併を認め 19.0%で 他臓器のがん(胃がん 大腸がん 通常型膵がんなど)を 合併します <分類> 主膵管型 分枝型 混合型の3タイプに分類されます
@主膵管型 膵管本幹(主膵管)から発生するもので 産生された粘液により 膵液の流れが悪くなり 主膵管が全長にわたって太くなります
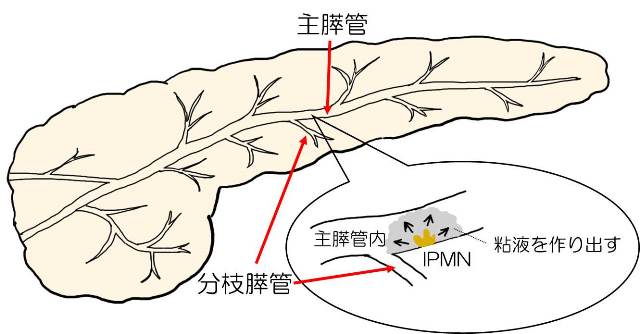
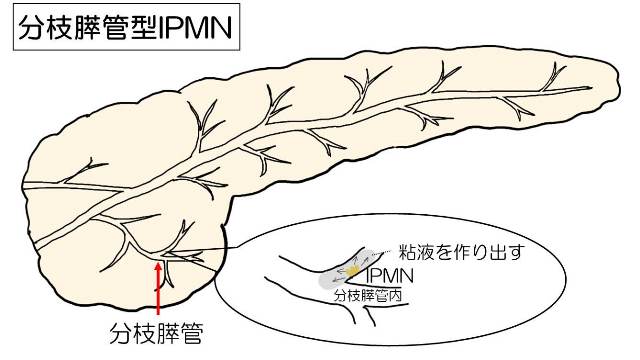
@分枝型 最も頻度が多く 膵管の枝に発生するタイプで ブドウの房状に多房性の嚢胞をみとめます
@混合型 分枝型と主膵管型が併存した混合型です <がんとの関連> 良性の段階(過形成や腺種)から 悪性の段階(通常型の膵がん)まで 様々な段階があり 良性から悪性へと変化していくのが特徴です
悪性の頻度は 主膵管型で最も高く 次いで 混合型 分枝型の順になります 発がんリスクは 5mm程度ののう胞まで含む場合 年率0.5%程度で 決して非常に高いわけではないので 過度の心配は不要です 隆起の大きな例で 腺がん 浸潤がんの頻度が高いとされています 増殖のスピードが緩やかな腫瘍で 積極的な手術適応例は限られるます <がんを疑う場合> @主膵管型 悪性の頻度が高いため注意が必要です *膵頭部にのう胞があり 閉塞性黄疸をともなう *主膵管が10mm以上に拡大している *のう胞の中に5mm以上の大きさの 腫瘍状の結節(隆起性病変)が見られる といった場合は 悪性の可能性が高く 手術が強く勧められます また *のう胞の大きさが3cm以上 *のう胞壁が厚くなっている *主膵管が5~9mmに拡大している *膵体尾部が萎縮して膵管が狭窄している *リンパ節が腫れている *のう胞が短期間に 急激に大きくなった場合 (2年間での5mm以上) *血中腫瘍マーカーのCA19-9が高値の場合 も注意が必要です
主膵管が5mm以上 特に10mm以上に拡張している場合は ハイリスク群と考えられ 全例で外科手術が勧められています また 主膵管内部に 腫瘍状の結節(隆起性病変)が認められた場合は 悪性の可能性がさらに高いと言えます @分枝型 悪性の頻度は低く 悪性化の頻度も年率わずか2〜3%です @膵がんの合併 IPMNでは比較的高頻度に IPMNとは別の部位に通常の膵がんが発生するので 注意が必要です
<治療と経過観察> @手術 治療方針の決定には画像診断が重要となり 超音波内視鏡による結節の高さによって 手術適応を決めている施設が多いようです @経過観察 悪性腫瘍が疑われない場合は 経過観察します のう胞が1cm未満では CTかMRIを6カ月後に行い その後は2年毎に同じ検査をします 1~2cmの場合は CTかMRIを 最初の1年は半年毎 それから2年間は年に1回 その後は2年毎に行います 2~3cmの場合は 3~6カ月後にEUSを行い その後は年に1回MRIとEUSを交互に行います
高橋医院























